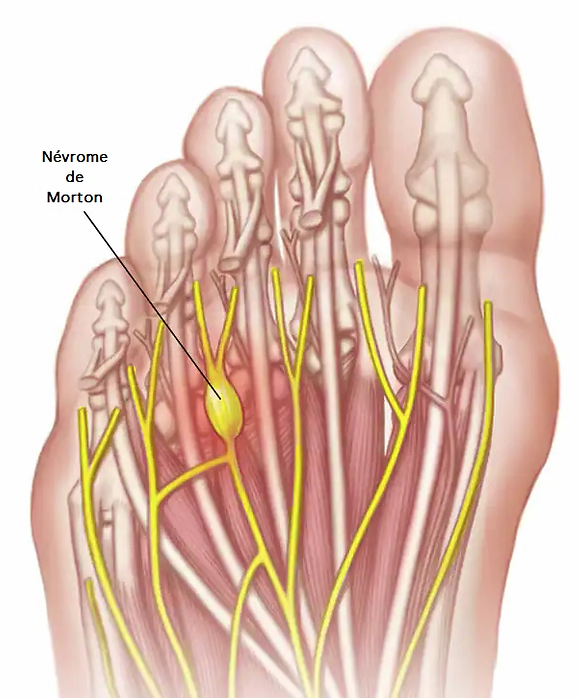
L'ANATOMIE :
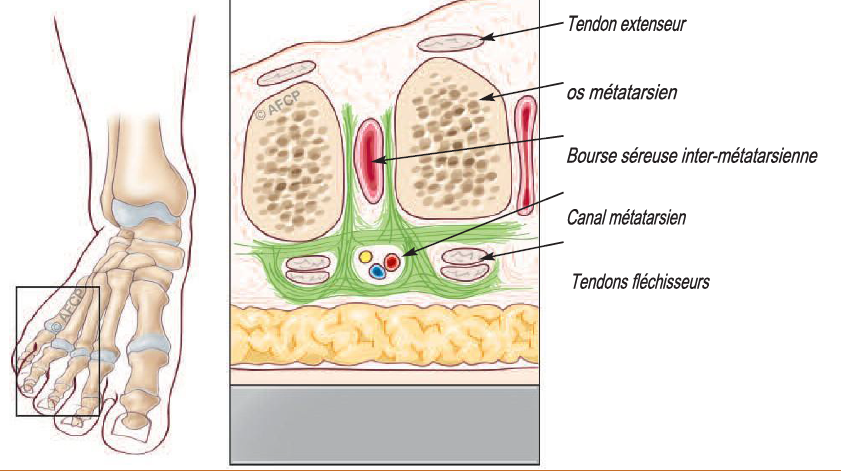
Au niveau des orteils, la sensibilité est assurée par les nerfs plantaires interdigitaux, dont les branches de division assurent la sensibilité de la commissure interdigitale. Juste avant leur division, au niveau de l’espace entre les têtes métatarsiennes, ces nerfs traversent un tunnel fibreux appelé « canal métatarsien ». Les parois de ce tunnel sont constituées : en bas par le ligament transverse superficiel, en haut par le ligament transverse intermétatarsien et latéralement par des cloisons fibreuses reliant ces deux ligaments. Juste au-dessus du canal intermétatarsien se trouve un espace limité latéralement par les métatarsiens (os de l’avant pied) contenant les tendons des muscles lombricaux et interosseux et une bourse séreuse.
LA PATHOLOGIE :
Lors de la marche, au moment des impulsions du pied au sol, le nerf est comprimé de façon répétitive au sein du canal métatarsien. Cette compression peut être aggravée par un chaussage étroit. Il en résulte une irritation du nerf.
LA CLINIQUE :
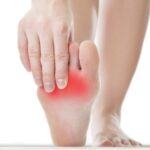
Le plus souvent, cette compression nerveuse se traduit par l’apparition de douleurs violentes en dessous et entre les orteils.
Ces douleurs sont souvent ressenties comme des décharges électriques, elles peuvent diffuser vers le bout des orteils ou remonter vers la cheville. Elles sont généralement provoquées par la marche ou la station debout prolongée en particulier si vous portez des chaussures serrées.
En cas de crise douloureuse, le fait de se déchausser et de se masser le pied permet de soulager les douleurs. Une sensation de fourmillement ou une diminution de la sensibilité entre les orteils est également possible.
Il est possible d’avoir plusieurs névromes de Morton sur le même pied ou d’avoir une atteinte concomitante des deux pieds.
LE DIAGNOSTIC :
Lors de son examen, votre chirurgien va chercher à localiser votre douleur. Il va également utiliser des tests spécifiques pour localiser le ou les névromes. Il peut aussi rechercher une baisse de sensibilité des commissures interdigitales (espaces situés entre les orteils).
Une échographie ou une IRM peuvent être prescrites par votre médecin ou votre chirurgien pour visualiser le renflement du nerf ou sa compression par un élément de voisinage. Une radiographie du pied est fréquemment réalisée pour éliminer d’autres pathologies osseuses ou articulaires.
Ces examens peuvent aussi être utilisés pour rechercher des pathologies souvent associées à la névralgie de Morton, ou à la distinguer d’autres maladies dont les signes cliniques sont proches.
LES TRAITEMENTS POSSIBLES :
En premier lieu, il est recommandé d’adapter votre chaussage en portant des chaussures à bout large ne comprimant pas l’avant du pied et d’éviter les chaussures à talon.
Des semelles orthopédiques (réalisées par un pédicure-podologue) à porter systématiquement dans vos chaussures et adaptées à votre morphologie peuvent vous être prescrites.Leur but est de diminuer les pressions répétées sur le nerf et donc de diminuer son irritation.
Une ou plusieurs infiltrations de corticoïdes peuvent être pratiquées dans le but de diminuer ou supprimer les signes de la maladie. Lorsque l’infiltration est efficace le soulagement obtenu peut être temporaire ou définitif.
Ces traitements ne permettent malheureusement pas toujours de contrôler les douleurs liées à la maladie et peuvent être inefficaces chez une partie des patients. Votre chirurgien vous proposera alors un traitement chirurgical visant soit à libérer le nerf inter métatarsien (« neurolyse ») soit à l’enlever (« neurectomie »).
Dans les cas où aucun traitement n’est réalisé, les douleurs évoluent vers l’aggravation entraînant une gêne de plus en plus importante à la marche et au chaussage.
L'HOSPITALISATION :
Votre hospitalisation peut être ambulatoire (une journée d’hospitalisation) ou de quelques jours suivant vos pathologies associées, ainsi que votre situation médicale et sociale.
L’ANESTHESIE :
Une consultation préopératoire avec un médecin anesthésiste-réanimateur est obligatoire. Ce médecin vous expliquera, lors de cette consultation, les modalités et les choix possibles d’anesthésie adaptée à la chirurgie et à vos problèmes de santé.
Lors de cette consultation, il sera également fait le point sur vos traitements médicamenteux. De nouveaux traitements pourront également être mis en place, que cela soit avant ou après l’intervention. Les plus fréquemment utilisés sont des anticoagulants, des antibiotiques, des antalgiques, des anti-inflammatoires… Ils comportent bien sûr des risques spécifiques.
L’anesthésie opératoire pourra être locorégionale (anesthésie plus large englobant un segment de membre, de la jambe aux orteils), rachidienne (anesthésie du bassin et des membres en piquant entre deux vertèbres) ou anesthésie générale.
Une transfusion sanguine est rare dans ce type de chirurgie où le saignement est très limité.
LES OPÉRATIONS :
Au cours de l’intervention, votre chirurgien peut se trouver face à une situation ou un événement imprévu ou inhabituel imposant des actes complémentaires ou différents de ceux qui étaient prévus initialement. Une fois réveillé et l’intervention terminée, la démarche de votre chirurgien et les actes réalisés vous seront expliqués.
Elle consiste en une décompression chirurgicale du nerf. L’intervention a généralement lieu couché sur le dos, un garrot pneumatique positionné sur la cheville, la jambe ou même la cuisse, en fonction de l’anesthésie réalisée. L’emplacement et la taille de la cicatrice est différente en fonction de votre pathologie, des habitudes de travail et de la technique choisie par votre chirurgien. Habituellement, celle-ci fait environ 4 à 5 cm de longueur. Cette décompression peut être faite par une cicatrice dorsale.
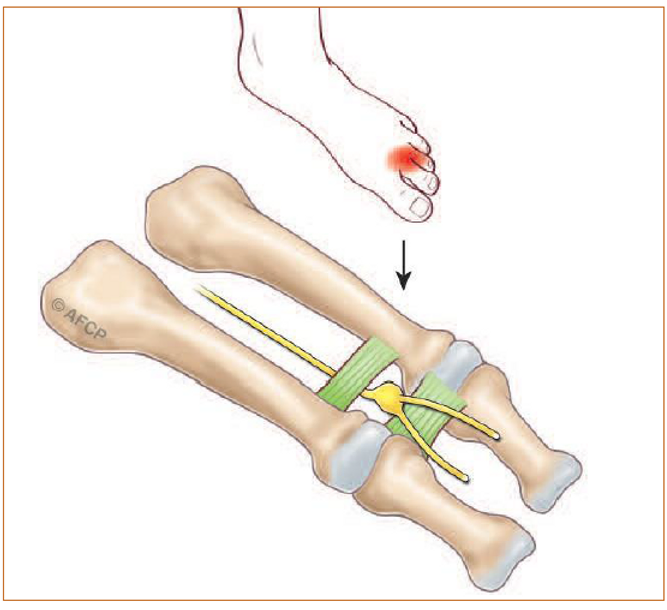
Le principe de cette intervention est d’enlever chirurgicalement le nerf responsable des douleurs. Durant l’intervention chirurgicale vous serez installé sur le dos et un garrot pneumatique sera utilisé (positionné sur la cheville, la jambe ou même la cuisse, en fonction de l’anesthésie réalisée). Là aussi, l’emplacement et la taille de la cicatrice sont différents en fonction de votre pathologie, des habitudes de travail et de la technique choisie par votre chirurgien. Elle peut être réalisée par une cicatrice située sur le dessus du pied (schéma1), au niveau de la plante du pied (schéma3) ou dans la commissure interdigitale (schéma2). Cette intervention entraîne fréquemment une anesthésie (=disparition de la sensibilité) ou une baisse de la sensibilité de l’espace situé entre les orteils concernés. Par exemple lors de l’ablation d’un névrome situé entre le 2nd et le 3ème orteil, la modification de sensibilité concernera la face extérieure du 2nd orteil et la face intérieure du 3ème orteil.
Lors de votre passage au bloc opératoire, ne vous étonnez pas si l’on vous demande plusieurs fois votre identité, le côté à opérer (à votre arrivée, lors de votre installation…) : c’est une procédure obligatoire pour tous les patients (appelée « check-list de sécurité ») et demandée par la Haute Autorité de santé (HAS).
LE POST-OPERATOIRE :
Un chaussage post opératoire spécifique est le plus souvent prescrit selon le protocole de votre chirurgien.
Le pansement est réalisé avec soins lors de l’intervention selon les habitudes de votre chirurgien et le plus souvent il ne doit pas être modifié. Cependant si des soins sont réalisés à votre domicile, il est important de veiller à l’hygiène de votre cicatrice tant que les fils sont présents et qu’elle n’est pas totalement étanche.
L’hygiène des mains est capitale et il ne faut jamais toucher sa cicatrice sans se laver les mains. Veillez toujours à disposer chez vous d’un point de lavage ou d’un flacon de produits hydroalcooliques pour l’infirmière qui réalisera vos soins. En moyenne les soins sont prévus pour une durée de 15 jours à un mois.
Prévention des phlébites : La prescription d’injections d’anticoagulants est parfois envisagée selon l’évaluation de votre état de santé par le chirurgien et le médecin anesthésiste.
Le traitement de la douleur post-opératoire de ce type de pathologie pose généralement peu de difficultés. Même si des antalgiques forts peuvent être utilisés dans les suites immédiates, le retour à domicile avec des antalgiques simples est la règle.
L’oedème post-opératoire (gonflement du pied et des orteils) est habituel en chirurgie de la cheville et/ou du pied, et n’est le plus souvent pas une complication. La prise en charge de l’oedème est essentielle non seulement pour atténuer la douleur mais aussi pour améliorer la qualité de la cicatrisation : ainsi, une certaine période de repos, de surélévation et la mise en place d’une contention veineuse (Chaussettes de contention ou Bas à varices) peuvent être utiles. Cet oedème peut durer longtemps (plusieurs semaines, voire plusieurs mois) et ne prête le plus souvent pas à conséquence : il peut obliger à adapter transitoirement les chaussures.
Un arrêt de travail est généralement nécessaire après l’intervention chirurgicale. Sa durée est en moyenne d’un mois mais dépend de votre activité professionnelle et des gestes chirurgicaux réalisés.
Les consultations de suivi post opératoires :
Votre chirurgien sera amené à effectuer des contrôles cliniques, radiologiques et biologiques de manière régulière, les résultats seront incorporés à votre dossier médical.
Les données (anonymes) de votre dossier pourront servir à des études et/ou faire l’objet de communications ou publications scientifiques par votre chirurgien, en conformité avec la loi JARDE de mars 2012 (Décret 2016-1537). Dans ce cas, un consentement particulier sera demandé par votre chirurgien et sera inclus dans votre dossier.
Les premières consultations portent sur la surveillance de la cicatrisation et de l’état local. Les consultations ultérieures concernent la surveillance de l’évolution des gestes effectués et de votre récupération fonctionnelle.
La mise en place d’une éventuelle rééducation fonctionnelle et la validation de la reprise du travail et du sport se feront selon le protocole de votre chirurgien.
LES RISQUES :
Un acte chirurgical n’est JAMAIS un acte anodin. Quelles que soient les précautions prises, le « risque zéro » n’existe pas. Lorsque vous décidez de vous faire opérer, vous devez en avoir conscience et mettre en balance les risques avec le bénéfice attendu d’une intervention (= balance bénéfice/risque).
Malgré les compétences de votre chirurgien et de l’équipe qui vous prend en charge, tout traitement comporte malheureusement une part d’échec. Cet échec peut aller de la réapparition des symptômes à leur aggravation ou à d’autres risques plus importants. Ces risques peuvent être le fait du hasard, de la malchance, mais peuvent aussi être favorisés par des problèmes de santé qui vous sont propres (connus ou non, locaux ou généraux).
Il est impossible de vous présenter ici toutes les complications possibles, mais nous avons listé ci-dessous les complications les plus fréquentes ou les plus graves qui peuvent parfois être rencontrées dans votre pathologie.
Après les neurectomies, une perte de sensibilité ou une diminution de sensibilité de la commissure des orteils concernés est fréquente et normale car le nerf sensitif a été enlevé complètement chirurgicalement. Cette anesthésie peut être totale ou partielle. Après une neurolyse, le nerf peut être traumatisé et entrainer en conséquence une diminution de la sensibilité ou des fourmillements de la commissure interdigitale.
Après une neurectomie, le moignon du nerf sectionné peut, dans de rare cas, cicatriser de façon pathologique (névrome cicatriciel) entraînant de nouvelles douleurs nécessitant parfois une deuxième opération.
Malgré une libération nerveuse attentive (neurolyse), le névrome peut persister, rester douloureux, nécessitant parfois une reprise chirurgicale.
Dans les cas où la maladie de Morton s’associe à d’autres pathologies osseuses ou articulaires, le résultat clinique de la prise en charge isolé du névrome peut être incomplet.
Malgré toutes les précautions de désinfection et de préparation cutanée, toute incision chirurgicale expose à un risque de contamination microbienne qui peut être responsable d’une infection. Ces infections peuvent se déclarer de manières précoces ou beaucoup plus tardives. Elles nécessitent souvent la mise en place d’antibiotique, peuvent nécessiter des réinterventions chirurgicales et être à l’origine de séquelles douloureuses ou fonctionnelles. Certains facteurs comme le diabète, le tabagisme ou des immunodépressions (corticoïdes…), peuvent favoriser cette complication.
DOULEURS RESIDUELLES LIEES A D’AUTRES PATHOLOGIES DE L’AVANT PIED :
Dans les cas où la maladie de Morton s’associe à d’autres pathologies osseuses ou articulaires, le résultat clinique de la prise en charge isolé du névrome peut être incomplet.
LES TROUBLES CICATRICIELS :
Malgré tout le soin porté par votre chirurgien à la plaie opératoire et les soins infirmiers, il peut exister des troubles de cicatrisation parfois favorisés par une pathologie générale ou locale tels le diabète ou les insuffisances circulatoires par exemple. On peut ainsi retrouver un retard ou un trouble de cicatrisation pouvant aller de la cicatrice disgracieuse à la désunion ou à la nécrose cutanée. Ces troubles cicatriciels peuvent également favoriser l’infection.
Toute prise en charge chirurgicale, surtout du membre inférieur, peut favoriser la création d’un caillot sanguin obstruant les veines et réalisant une phlébite. Ce caillot peut même gagner la circulation pulmonaire et être responsable d’une embolie aux conséquences parfois graves voire fatales. La prévention de cette complication peut se faire par la mise en place d’une anti coagulation en fonction de la chirurgie et de votre état de santé.
Etant donnée la proximité de la zone opératoire d’éléments osseux, tendineux, vasculaires ou nerveux, il peut exister, de manière directe ou indirecte par rapport à l’intervention, des conséquences sur ces éléments de proximité : hémorragie, hématome, parésie, paralysie, insensibilité, déficit de mobilité, raideur articulaire… Compte-tenu du lieu de la cicatrice, l’atteinte d’un petit nerf peut entraîner une insensibilité voire des douleurs persistantes. Dans certains cas, il peut être nécessaire de ré-intervenir, pour drainer un hématome, décomprimer un nerf, libérer des tendons…