PROTHÈSE DU GENOU (PTG)
L’arthrose du genou est une maladie fréquente qui touche plus d’une personne sur quatre après 65 ans.
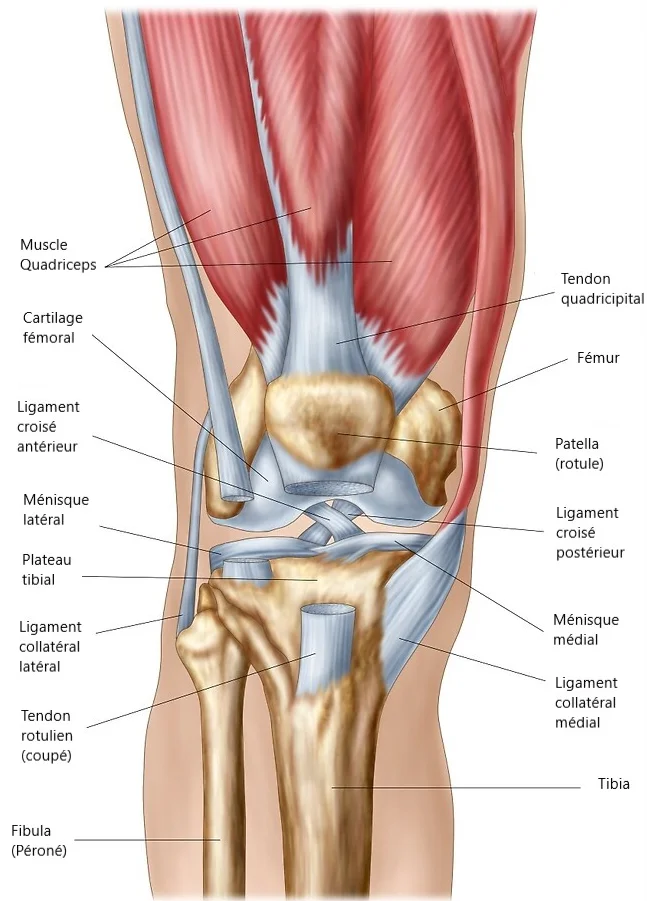
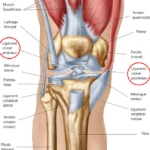
Elle entraine une destruction progressive du cartilage articulaire du genou.
L’usure du cartilage s’accompagne d’une dégradation des ménisques, des muscles ainsi que d’une inflammation synoviale.
Il s’agit d’une atteinte globale de l’articulation qui devient douloureuse et commence à s’enraidir. Dans certains cas, il n’est plus possible d’étendre complètement le genou (flessum).
Parmi les facteurs favorisants, nous pouvons mentionner notamment :
- Un défaut d’alignement des genoux: Genoux en « Lucky Luke » (genu-varum) ou genoux en X (genu-valgum),
- Facteur génétique.
- Séquelles d’anciens traumatismes des os, du cartilage, des ménisques ou des ligaments.
- La surcharge pondérale.
- La pratique de sports intensifs ou d’activité professionnelle très physique.
- Les rhumatismes inflammatoires peuvent entraîner la destruction du cartilage du genou.
L’évolution de la maladie arthrosique se fait en général par poussées de douleurs et d’épanchements, pouvant durer quelques jours à quelques semaines, séparées par des périodes d’accalmie plus ou moins longues.
QUELLES SONT LES OPTIONS?
Il n’existe pas de traitement médical à ce jour qui permet d’éviter l’arthrose ni de regénérer le cartilage érodé. Ceci dit, le corps s’adapte souvent de façon assez surprenante à l’usure articulaire, parfois pour de longues durées.
L’évolution de l’arthrose peut être ralentie en évitant les sports et les activités mécaniquement contraignantes pour le genou, et en diminuant la surcharge pondérale.
Des séances de kinésithérapie à type de renforcement musculaire, des infiltrations de corticoïdes, d’acide hyaluronique ou de PRP (Plasma riche en plaquettes) peuvent être d’une grande utilité.
Ces mesures médicales, quand elles sont bien conduites, peuvent faire éviter au patient la chirurgie.
Mais si les douleurs commencent à affecter lourdement le quotidien du patient et deviennent difficilement contrôlables par les moyens non chirurgicaux, l’option chirurgicale de la prothèse du genou est discutée: Elle consiste à aviver les surfaces articulaires abimées, et à les « habiller » avec les pièces prothétiques, évitant ainsi le frottement douloureux des os.
Contrairement à une fausse idée largement répandue dans la population générale, il n’y a pas de résection osseuse massive avec la prothèse de genou. Il s’agit d’un habillage ou « resurfaçage » des deux berges articulaires abimées, en conservant le mieux possible les autres structures anatomiques natives.
Dans certains cas, l’usure est importante mais localisée à un seul compartiment du genou. On peut alors ne resurfacer que ce compartiment par une prothèse partielle (unicompartimentale).
L'INTERVENTION :
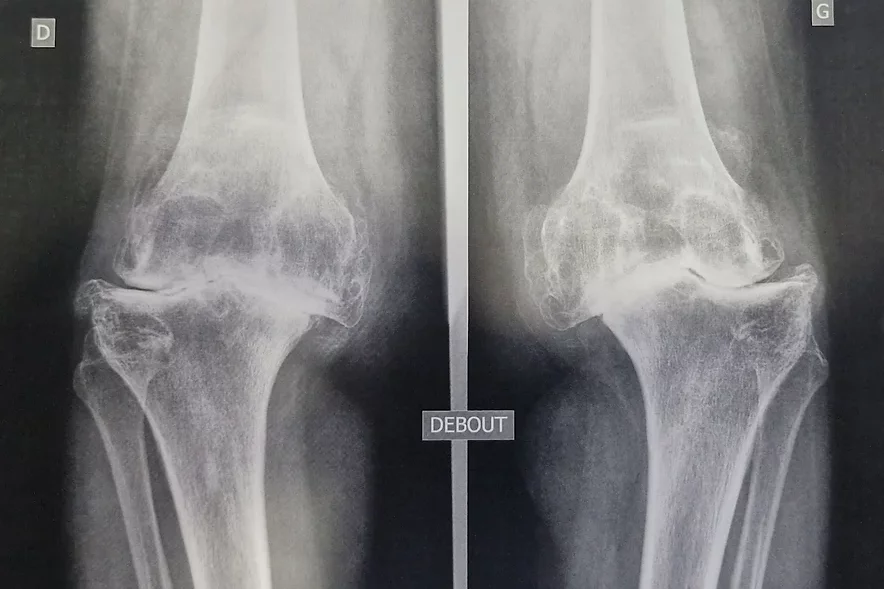
Un bilan radiographique vous est systématiquement prescrit, afin de planifier les tailles et positions idéales des implants prothétiques, et de reproduire l’alignement du genou natif.
Parfois un scanner ou une IRM sont demandés pour rechercher une anomalie de rotation du membre ou pour permettre la fabrication d’instruments personnalisés spécifiques à votre genou, voire fabriquer une prothèse sur mesure.
Un bilan sanguin, un examen des urines, une consultation de cardiologue et un bilan dentaire sont nécessaires pour la préparation médicale à la chirurgie.
Celle-ci peut etre réalisée sous anesthésie générale ou rachianesthésie, selon vos préférences et surtout vos antécédents médicaux. Vous pourrez en discuter en détail avec l’anesthésiste lors de la consultation d’anesthésie.
L’intervention dure en général 1h à 1h30.
La prothèse se compose d’une pièce fémorale et d’une pièce tibiale en alliage de Chrome-Cobalt, de quelques millimètres d’épaisseur chacune, reproduisant l’anatomie native du genou. Elles sont fixées à l’os avec un ciment médical (résine à prise rapide). Une pièce en polyéthylène (polymère très résistant) est interposée entre le fémur et le tibia, assurant une mobilité fluide.
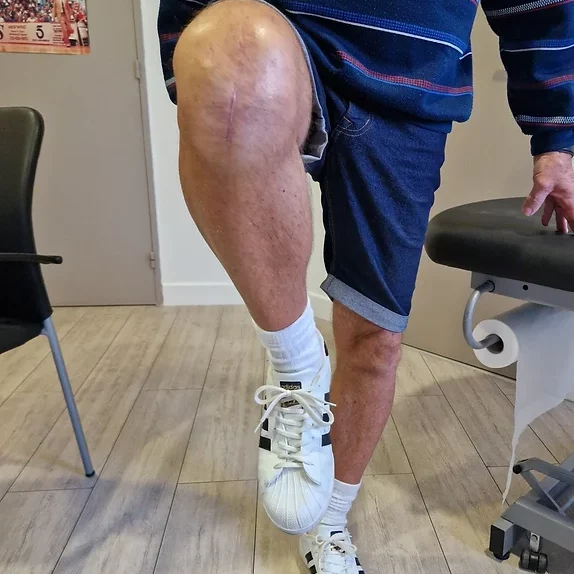
A la fin de l’intervention, un pansement assez épais et légèrement compressif est fait. Un drain est parfois utilisé pour éviter la formation d’hématome dans l’articulation. Vous restez deux ou trois heures en moyenne en salle de réveil, où l’on appliquera des poches de froid sur le genou.
Une radiographie de contrôle est effectuée, puis vous êtes remontés dans votre chambre. Un repas vous y sera servi.
SUITES POST-OPERATOIRES :
L’hospitalisation après une prothèse du genou est de 3 à 4 nuits en général.
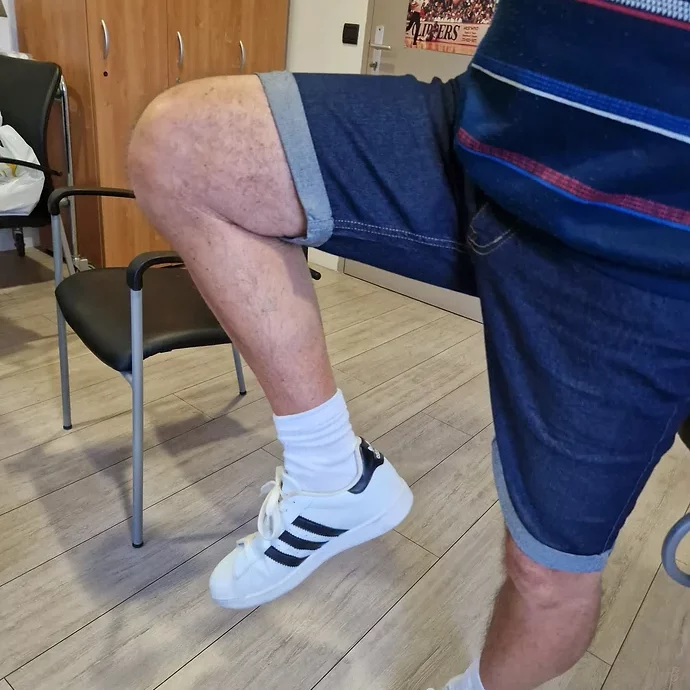
Dès le lendemain matin, un kinésithérapeute passe vous voir pour commencer à mobiliser le genou en flexion/extension, et pour vous faire marcher sous protection d’un déambulateur ou de béquilles.Le kinésithérapeute essaiera même de vous faire monter et descendre quelques marches d’escaliers avant votre sortie.
Les infirmières vous changent le pansement tous les 2 jours, il s’agira dorénavant d’un pansement adhésif tout fin. Il devra rester parfaitement propre et sec jusqu’à la cicatrisation complète de la plaie (2 à 3 semaines).Une piqure d’anticoagulant quotidienne est indispensable pour écarter le risque de phlébite,
Vous serez capable de faire des distances de plus en plus importantes. Vous pourrez vous dispenser des béquilles dès que vous vous sentirez suffisamment stable.
Du fait du mauvais fonctionnement de votre genou avant l’opération, vos muscles se sont probablement affaiblis sur plusieurs mois voire plusieurs années. Il leur faudra donc du temps pour reprendre leur force et leur souplesse. Il n’est pas rare que le genou reste sensible et fatigable à l’occasion d’efforts prolongés, d’accroupissement.
Ceci ne doit pas vous décourager.
Le temps de la cicatrisation, de l’adaptation de votre squelette à votre prothèse et de la récupération de votre souplesse et de votre force est long. Les progrès seront réguliers, et il faut souvent attendre près d’un an pour arriver à « un genou oublié ».
Pour y arriver plus sûrement et plus rapidement, il vous sera demandé de faire vous-mêmes, dès le lendemain de votre chirurgie, des séances très régulières de mobilisation du genou en flexion/extension, où que vous soyez, au lit, assis dans votre canapé, ou à l’extérieur, sans forcer sur la douleur.
Il ne faudra pas compter uniquement sur le temps passé avec le kinésithérapeute. Vous restez l’acteur principal de votre récupération.